Erklärvideos rund um neuroonkologische Eingriffe
Glioblastom: Ursachen, Symptome und Therapie
Gliom: Ursachen, Symptome und Therapie
Hirnmetastasen Behandlung
Hirntumor-Diagnostik
Hirntumor: Ursachen, Symptome und Therapie
Komplementärmedizin
Literaturverzeichnis & Quellen
LITT und Immuntherapie
Personalisierte Impfungen
Schonende Hirntumor-Operationen
Tumorrezidivbehandlung
Personalisierte Impfungen gegen Hirntumoren
Das Brain Cancer Center | Beta Klinik Bonn hat eine besondere Expertise in der Immuntherapie der Hirntumore.
In den vergangenen Jahren haben immuntherapeutische Ansätze in der Neuroonkologie durch wichtige Veröffentlichungen großer Forschungsgruppen einen prinzipiellen Wirkungsnachweis erhalten (hier kommen Sie zu den Veröffentlichungen – Nature) Die beiden mittlerweile anerkannten immuntherapeutischen Verfahren gegen Hirntumoren sind:
- die peptidbasierte Vakzinierung (Peptid-basierte Vakzin-Situierung)
- die zellbasierte Vakzinierung lit (auf Basis dendritischer Zellen).
Auch unsere eigene Arbeitsgruppe hat im Rahmen eines Studienprojekts – der GlioVAX-Studie (unsere eigene Arbeit finden Sie hier : Rapp, Sabel 2018) – die zellbasierte Immuntherapie gegen bösartige Hirntumoren erforscht und verfügt daher über eine besondere Expertise auf diesem Gebiet.
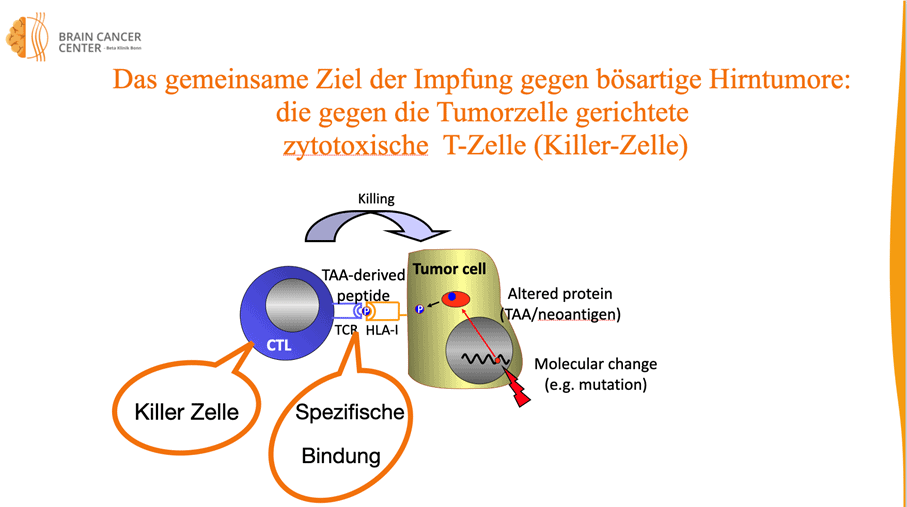
Der prinzipielle Wirkungsnachweis dieser Methoden ist erbracht – allerdings tritt der gewünschte Effekt leider nicht bei allen Patienten ein, und die endgültige Bedeutung für die Überlebenszeit ist noch nicht gesichert. Es bedarf daher einer großen Expertise, um die geeigneten Patienten für diese vielversprechenden Therapieoptionen auszuwählen.
Genau hier können wir helfen: Wir arbeiten mit den renommiertesten Institutionen für die Herstellung dieser Impfstoffe zusammen. Auf Basis unserer eigenen Studienleitung der GlioVAX-Studie und unserer langjährigen Erfahrung mit beiden Vakzinierungsverfahren beraten wir Sie verantwortungsvoll und individuell.
Inhaltsverzeichnis
Peptid-Vakzine
Die Peptid-Vakzine wird auf Basis der individuellen Tumorbiologie Ihres Glioblastoms hergestellt und trainiert Ihr Immunsystem gezielt gegen den Tumor.
Personalisierte Peptid-Impfung – einfach erklärt
Was ist das Ziel dieser Impfung?
Das Ziel ist es, das eigene Immunsystem des Patienten gezielt gegen den Hirntumor zu trainieren. Dafür wird eine maßgeschneiderte Impfung hergestellt – passend für den individuellen Tumor eines jeden Patienten.
Wie funktioniert das?
- Tumor untersuchen
Bei einer Operation wird Tumorgewebe entnommen. Im Labor wird dann das Erbgut (DNA) des Tumors mit dem gesunden Erbgut des Patienten verglichen. - Einzigartige Merkmale des Tumors finden (Neoantigene)
Dabei sucht man nach kleinen Veränderungen im Erbgut, die nur im Tumor vorkommen. Diese Veränderungen führen dazu, dass der Tumor auf seiner Oberfläche bestimmte Eiweißstrukturen zeigt – sogenannte Neopeptide oder Neoantigene. Sie sind wie ein „gesuchtes Signal“ des Tumors. - Passende Impfstoffe herstellen
Aus diesen individuellen Neopeptiden wird ein personalisierter Impfstoff produziert. Die Herstellung dauert in der Regel etwa 16 Wochen. - Impfung und Immunantwort
Der Impfstoff wird dem Patienten gespritzt. Dadurch werden bestimmte Abwehrzellen (T-Zellen) aktiviert, die genau diese Tumor-Merkmale erkennen und gezielt die Tumorzellen angreifen können.
Was zeigen die Forschungsergebnisse?
In einer großen Beobachtungsstudie (veröffentlicht im Fachjournal Nature Communications) konnte gezeigt werden:
- Bei 90 % der geimpften Patienten (87 von 97) ließ sich eine Immunantwort nachweisen – das Immunsystem hat also auf die Impfung reagiert.
- Entscheidend war die Stärke der Immunantwort:
- Patienten mit einer starken Immunantwort („immunologische Responder“) lebten im Durchschnitt 53,2 Monate.
- Patienten ohne starke Immunantwort lebten im Durchschnitt 27,4 Monate.
- Besonders beeindruckend: Von den Patienten, die länger als 3 Jahre überlebten, waren 86 % (19 von 22) immunologische Responder.
Was bedeutet das für die Behandlung?
Die personalisierte Neopeptid-Impfung ist ein vielversprechender, aber noch nicht bei allen Patienten wirksamer Ansatz. Sie funktioniert nur dann gut, wenn das Immunsystem des Patienten stark genug auf die Impfung reagieren kann. Genau hier liegt die Herausforderung – und genau hier ist große Erfahrung und Expertise nötig, um die geeigneten Patienten auszuwählen.

„Unser Ziel in der Tumor-Therapie ist es, Ihnen eine individuelle, wissenschaftlich fundierte und menschlich zugewandte Therapie zu bieten – immer orientiert an Ihrer Lebenssituation, nicht an pauschalen Standards.
Wir sehen nicht den Tumor, wir sehen den Menschen. Und entwickeln mit ihm gemeinsam den besten Weg.“
– Prof Dr. med. Michael Sabel
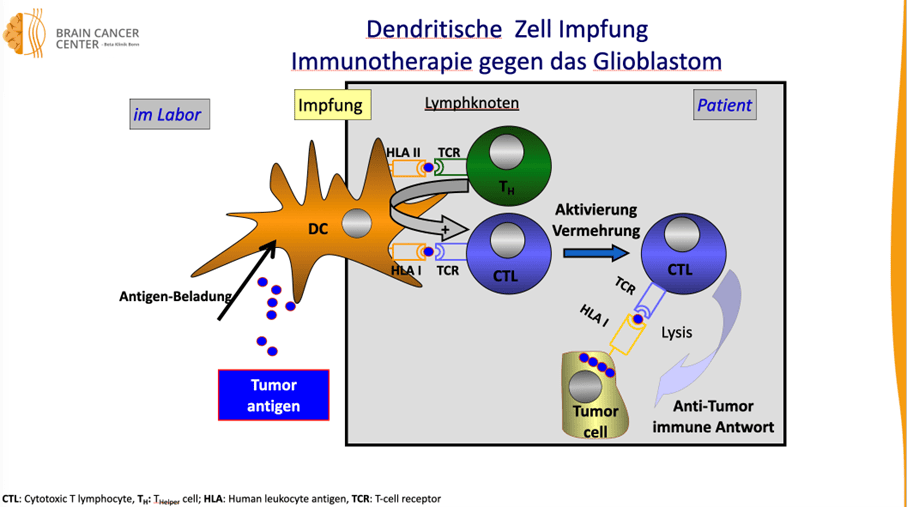
Dendritische Zelltherapie
Bei der dendritischen Zelltherapie werden Ihre eigenen Immunzellen im Labor aktiviert und zurückgegeben, um den Tumor zu bekämpfen.
Dendritische Zell-Impfung – einfach erklärt
Das Ziel ist ebenfalls, das eigene Immunsystem gezielt gegen den Hirntumor zu aktivieren. Der Unterschied zur Peptid-Impfung: Statt einzelner künstlich hergestellter Eiweißstücke (Neopeptide) werden hier die eigenen „Türöffner“-Zellen des Immunsystems – die dendritischen Zellen – mit Tumor-Material „beladen“ und dann dem Patienten zurückgegeben.
Wie funktioniert das?
- Gewinnung von Tumor-Material
Während der Operation wird Tumorgewebe entnommen und im Labor zu einem Tumor-Lysatverarbeitet – das ist eine Art „Brei“ aus zerstörten Tumorzellen, der viele verschiedene Tumor-Antigene enthält. - Gewinnung der eigenen dendritischen Zellen
Dem Patienten wird über eine Art Blutwäsche (Leukapherese) Blut entnommen, aus dem im Labor die dendritischen Zellen gewonnen werden. Diese Zellen sind die „Generäle“ des Immunsystems – sie präsentieren anderen Abwehrzellen, was angegriffen werden soll. - Beladung der dendritischen Zellen
Die dendritischen Zellen werden im Labor mit dem Tumor-Lysat „gefüttert“. Sie nehmen die Tumor-Bestandteile auf und können so lernen, woran sie den Tumor erkennen.
Die beladenen dendritischen Zellen werden dem Patienten mehrmals als Impfung unter die Haut oder in die Lymphknoten gespritzt. Dort aktivieren sie die körpereigenen Killerzellen (T-Zellen), die dann gezielt die Tumorzellen angreifen.
Was zeigen die Forschungsergebnisse?
In einer großen Studie (DC-VAX-Trial, veröffentlicht im JAMA Oncology) wurde die dendritische Zell-Impfung bei Patienten mit neu diagnostiziertem oder wiederkehrendem Glioblastom untersucht:
- Die 2,5-Jahres-Überlebensrate lag in der geimpften Gruppe bei 11,1 % – in der Kontrollgruppe (ohne Impfung) bei nur 5,1 %.
- Das bedeutet: Die Impfung hat die Chance, länger als 2,5 Jahre zu überleben, mehr als verdoppelt.
- Die Ergebnisse basieren auf einer retrospektiven Analyse (also der Auswertung vorhandener Daten), die einen Überlebensvorteil durch die Impfung nahelegt.
Aktuell laufen weitere kontrollierte, randomisierte Studien (z. B. eine multizentrische Phase-II-Studie), um diesen Effekt noch genauer zu bestätigen.
Was bedeutet das für die Behandlung?
Die dendritische Zell-Impfung ist ein vielversprechender, aber noch nicht standardmäßiger Behandlungsansatz. Sie ist besonders gut verträglich, da der eigene Körper des Patienten die Grundlage bildet. Allerdings:
- Sie wirkt nicht bei allen Patienten.
- Die genaue Bedeutung für das Gesamtüberleben ist noch nicht endgültig gesichert.
- Eine große Expertise in der Patientenselektion und -durchführung ist entscheidend – genau hier liegen unsere Stärken.

„Die Zukunft der Krebstherapie liegt in der Individualisierung: Molekulare Marker, moderne Immunologie und digitale Präzision ermöglichen heute schon Behandlungen, die exakt auf den einzelnen Menschen zugeschnitten sind. Durch unsere enge Forschungspartnerschaft und internationale Vernetzung schaffen wir Zugänge, die Betroffenen sonst oft verschlossen bleiben – inklusive maßgeschneiderter Tumorvakzine.“
– Prof Dr. med. Marion Rapp
Warum unser Zentrum wählen?
Neurochirurgen, Onkologen und Immunologen entwickeln gemeinsam Ihren Behandlungsplan
Wir bieten neuartige Therapien an, die noch nicht flächendeckend verfügbar sind.
Ihre Behandlung wird auf die Biologie Ihres Tumors abgestimmt, um das bestmögliche Ergebnis zu erzielen.
Diese Therapien erfordern eine Tumorgewebeanalyse – unser Team begleitet Sie durch den gesamten Prozess.
um zu besprechen, ob eine Immuntherapie oder zielgerichtete Behandlung für Sie infrage kommt.
Zentrum für Neuroonkologische Neurochirurgie an der Beta Klinik
Befund-Upload: So geht’s in 4 Schritten
- Formular ausfüllen:
Unterzeichnen Sie unsere Datenschutzerklärung und erklären Sie Ihre Bereitschaft zur Kostenübernahme für eine ärztliche Einschätzung. - Medizinische Unterlagen hochladen:
Senden Sie uns relevante medizinische Unterlagen zu (z. B. Arztbriefe, OP-Berichte, Selbstbewertungsbögen, MRT/CT-Bilder). - Ärztliche Fallprüfung:
Unsere Spezialisten der neuroonkologischen Neurochirurgie analysieren Ihre Unterlagen im interdisziplinären Team und prüfen, welche Behandlungsmöglichkeiten für Sie geeignet sind – Operation, Bestrahlung, Immuntherapie oder Kombinationen. - Individuelle Rückmeldung erhalten:
Die Beratung ist häufig in einem ersten Schritt als Online-Meeting sinnvoll, auch um erste offene Fragen klären. Wenn wir Diagnostik und Therapie empfehlen, erhalten Sie schnell einen Präsenztermin.
Ihre Vorteile in der Beta Klinik – Privates Facharzt- und Klinikzentrum in Bonn
Literaturstellen
Hier finden Sie die wissenschaftlichen Fachartikel, die das Fundament unserer Arbeit sind. Alle Arbeiten sind in anerkannten wissenschaftlichen Journalen nach dem sogenannten Peer-review Verfahren veröffentlicht, entsprechen also dem höchsten wissenschaftlichen Standard. Fast alle dieser Arbeiten sind öffentlich zugänglich. Wollen Sie mehr erfahren, kopieren Sie die Literaturstelle in Ihren Browser und Sie finden die Originalarbeit.
- Latzer P, Zelba H, Battke F, et al. A real-world observation of patients with glioblastoma treated with a personalized peptide vaccine. Nat Commun. Aug 11 2024;15(1):6870. doi:10.1038/s41467-024-51315-8
- Rapp M, Grauer OM, Kamp M, et al. A randomized controlled phase II trial of vaccination with lysate-loaded, mature dendritic cells integrated into standard radiochemotherapy of newly diagnosed glioblastoma (GlioVax): study protocol for a randomized controlled trial. Trials. May 25 2018;19(1):293. doi:10.1186/s13063-018-2659-7
- Liau LM, Ashkan K, Brem S, et al. Association of Autologous Tumor Lysate-Loaded Dendritic Cell Vaccination With Extension of Survival Among Patients With Newly Diagnosed and Recurrent Glioblastoma: A Phase 3 Prospective Externally Controlled Cohort Trial. JAMA Oncol. Jan 1 2023;9(1):112-121. doi:10.1001/jamaoncol.2022.5370